50代以上で発症する人が多いパーキンソン病ですが、診断を確定するための検査方法はなく、症状や他の疾患の可能性を除外して診断を下します。
どのような判断基準で、パーキンソン病の診断が確定するのか解説します。

監修者:佐藤琢紀(サトウ タクノリ)
銀座数寄屋橋クリニック院長
2004年東北大学医学部卒業後、国立国際医療センターで研修医として入職。2019年には国立国際医療研究センター国府台病院救急科診療科長に就任。18年間救急医として約36,000人の診療経験を通じ、現行医療の限界を認識。元氣で楽しい人生を歩むための戦略の重要性を感じる中、ストレスフリー療法と出会い、その効果に感銘を受ける。これを多くの人に広めるべく、2024年4月より銀座数寄屋橋クリニックでストレスフリー療法に特化した診療を行っている。
銀座数寄屋橋クリニックはこちら。

パーキンソン病とは一体どんな病気なのか
パーキンソン病は脳からのドーパミンが何らかの原因により減少し、運動機能や精神面に影響を及ぼす病気です。
体が動かしにくくなったり、ふるえたりする運動面だけでなく、鬱症状や認知機能など精神面にも影響がでます。
50代以上で発症する人が多く、まれに40代以下の若い人もいて若年性パーキンソン病と呼ばれます。
MDSによるパーキンソン病臨床診断基準で定められている診断基準
パーキンソン病の診断には2015年に国際パーキンソン病・運動障害学会(MDS)が20年ぶりに発表した指標が使われています。
MDSによる診断基準を項目ごとに解説します。
筋固縮
筋固縮はパーキンソン病の症状の1つで、筋肉が緊張してスムーズに動かなくなる症状です。
パーキンソン病でドーパミンが欠乏すると運動機能をつかさどる神経、錐体外路が障害を起こします。
筋肉が緊張した状態は動きがぎこちなくなって運動量も低下し、筋肉が固まる悪循環につながります。
関節がこわばる鉛管様固縮、他者が関節の曲げ伸ばしをおこなった際に歯車のような抵抗がある歯車様固縮、顔面の筋肉が固まった仮面様顔貌があります。
無動
無動はパーキンソン病の四代症状の1つで、体が動かなくなる症状です。
だんだん動きが鈍くなって、始めは字が小さい、箸が使いづらいなどから始まり、次第に歩行、寝返り、着替えなどの動作に障害がおきます。
さらに進むと嚥下障害や構音障害も引き起こします。
体を動かさない無動の症状は、筋肉や関節の硬化をもたらすため、症状が進行しないようリハビリで体を動かすことが大切です。
安静時振戦
安静時振戦は安静時に自分の意思とは関係なく手足や顔面が震える症状です。
意識的に動かしているときは振戦が抑えられる特徴があります。
パーキンソン病を発症した約75%の人にみられ、約4〜6Hzの静止時にみられます。
歩行時にみられる親指と人差し指を丸める、丸薬丸め動作は安静時振戦の代表的な症状です。
安静時振戦は病気の進行により症状が変化し、約1割の人は症状が改善するという研究結果もあります。
姿勢反射障害
パーキンソン病が進行して体が傾いたときに姿勢を立て直せず転びやすくなってしまうことを姿勢反射障害といいます。
座っているときもまっすぐ保てず、前後左右に倒れてしまいます。
さらに症状が進むと、転んでも受け身の体勢を取れず、骨折や大きな外傷などにつながる可能性があり危険です。
医師が患者さんの両肩を素早く後ろに引っ張り倒れないか見るPullテストで、姿勢反射障害かどうか判断します。
症状の進行
パーキンソン病の診断基準の1つに症状の進行度合いがあります。
パーキンソン病は初期症状に気付きにくい一方、完治は難しくゆっくりと進行していく、進行性の疾患です。
パーキンソン病を発症してもすぐに運動障害があらわれるわけではありませんが、便秘や抑うつ、嗅覚低下などの非運動障害は指標の1つです。
ドーパミンの欠乏で自律神経がみられ、これらの症状があらわれます。
MDSによるパーキンソン病臨床診断基準で定められているサポート基準
MDSの診断基準によれば、上記で述べた障害に加え、診断を確定するためのサポート基準が設けられています。
どのようなサポート基準があるのか解説します。
ドーパミン運動障害の反応
パーキンソン病の原因はドーパミンの減少です。
ドーパミンが減少して運動機能や精神面に影響がでており、パーキンソン病の疑いがある場合は、治療薬であるL-ドパやドパミンアゴニストを投薬して、症状が改善されるかを試みます。
L-ドパやドパミンアゴニストは減少したドーパミンを補い、パーキンソン病の治療薬として広く使われている薬です。
薬によって筋肉硬直などの症状が改善した場合、パーキンソン病だと確定します。
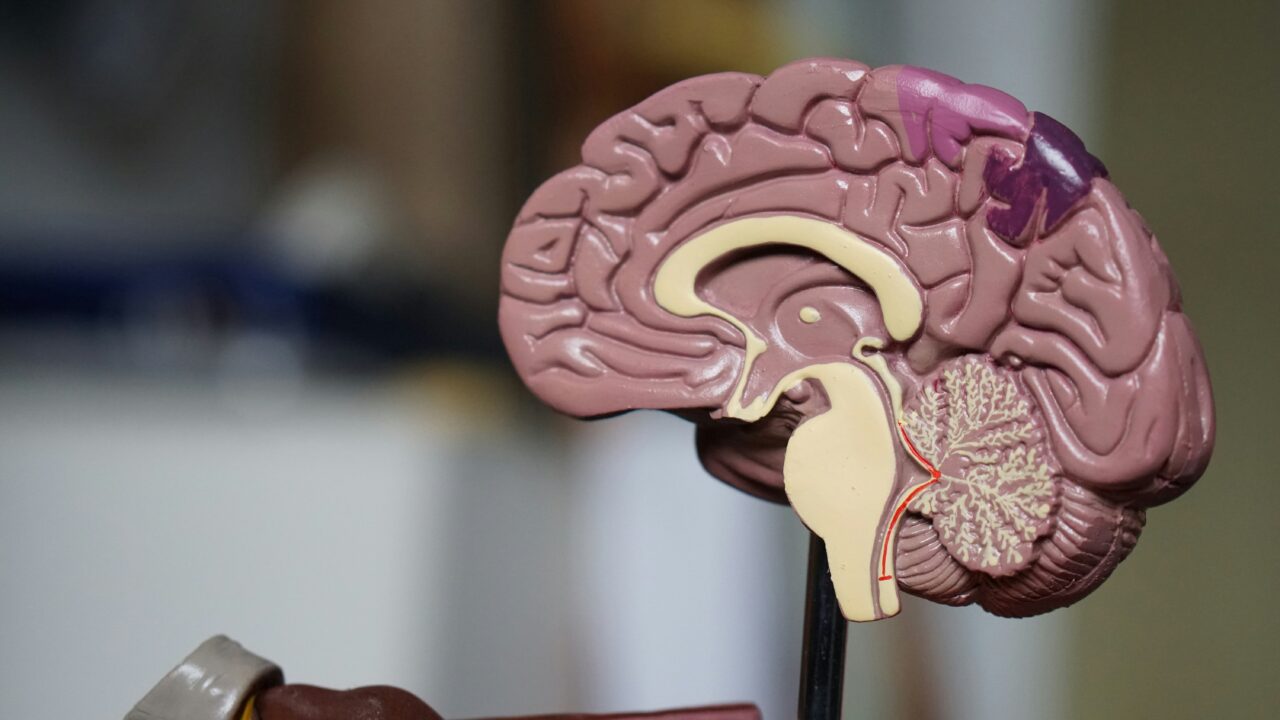
脳画像診断
パーキンソン病の診断検査にはMRIなどの脳画像診断を用います。
パーキンソン病の初期段階ではMRIによる画像検知は難しいと言われていますが、ドーパミンを放出する中脳の黒質が萎縮しているかが確認できます。
他にもドパミントランスポーターの変化を画像でみるドパミントランスポーターSPECT検査もパーキンソン病の診断基準の1つです。
パーキンソン病でドーパミン神経細胞が壊れると脳の中のドーパミン量を調節しているドパミントランスポーターが減少し、その変化をドパミントランスポーターSPECT検査で確認します。
MDSによるパーキンソン病臨床診断基準で定められている除外基準
パーキンソン病の代表的な症状、筋肉が硬直する、ふるえなどはパーキンソン病以外の病気でもみられます。
パーキンソン病を診断できる確実な検査方法は確立されていないため、パーキンソン病以外の可能性を排除する基準が定められています。脳画像診断は除外基準の1つです。
MRIやCT検査をおこなって、脳血管障害や脳腫瘍の可能性を除外します。
他にも服用している薬でパーキンソン病に似た症状がでている可能性を除外するため、一時的に薬の服用を中止する場合もあります。
MDSによるパーキンソン病臨床診断基準で定められている追加評価
パーキンソン病には進行度合いを評価するホーエン・ヤールの重症度分類やUPDRSという指標があります。
ヤールの重症度分類は身体的障害を5段階に分けて分類した指標で、厚生労働省が定めた生活機能障害度分類と合わせて難病医療費補助制度の評価基準になっています。
UPDRSは身体面だけでなく、認知機能や日常生活活動、客観的な行動など包括的に評価する指標です。
パーキンソン病の症状が進むにつれて、指標が変わっていくかも追加の判断基準になります。
パーキンソン病の治療をサポートするストレスフリー療法
ストレスフリー療法とは、身体の特定の6点に直径1cmの導子をつけ、遠赤外線を30〜60分照射する温熱療法です。
血流の向上により、冷え性や睡眠障害が改善されます。
パーキンソン病はドーパミンの欠乏が原因と考えられていますが、脳への血流も改善されるので、アルツハイマーやパーキンソン病の回復に大きく寄与すると言われています。
またストレスフリー療法はストレスホルモンのコルチゾールを低下させるので、パーキンソン病の予防にも役立つ可能性があります。
当療法に特化した専門クリニックとして信頼されているのが、「銀座数寄屋クリニック」です。
公式サイトにてさらに詳しい情報をご覧いただけます。
まとめ
診断の確定が難しいパーキンソン病は、MDSによって定められた基準に基づき診断が下されます。
診断確定にはパーキンソン病の4代症状や補助的に画像診断が用いられます。
パーキンソン病の治療は薬物療法や手術が一般的ですが、ストレスフリー療法は副作用が少なく、血流改善によって改善が見込めるため注目されている治療法です。