抗パーキンソン病薬を長期投与した場合、どのような問題が生じるのでしょうか。
パーキンソン病は、手の震えなどの運動症状や便秘などの非運動症状が現れる神経変性疾患です。
症状が進行する前に、できるだけ早期に発見して薬による治療を開始することが重要です。
この記事では、抗パーキンソン病薬の長期投与で起こる問題や、薬物療法以外のパーキンソン病の治療法などを詳しく解説します。
ご自身やご家族がパーキンソン病の方、抗パーキンソン病薬について知りたい方に、おすすめの内容です。

監修者:佐藤琢紀(サトウ タクノリ)
銀座数寄屋橋クリニック院長
2004年東北大学医学部卒業後、国立国際医療センターで研修医として入職。2019年には国立国際医療研究センター国府台病院救急科診療科長に就任。18年間救急医として約36,000人の診療経験を通じ、現行医療の限界を認識。元氣で楽しい人生を歩むための戦略の重要性を感じる中、ストレスフリー療法と出会い、その効果に感銘を受ける。これを多くの人に広めるべく、2024年4月より銀座数寄屋橋クリニックでストレスフリー療法に特化した診療を行っている。
銀座数寄屋橋クリニックはこちら。

パーキンソン病とは一体どんな病気なのか
「パーキンソン病」とは、振戦(手足の震え)や筋固縮(筋肉のこわばり)、無動(動きが遅い)、姿勢反射障害(転びやすい)などの症状が現れる進行性の病気です。
多くは50歳以上で発症しますが、40歳以下で起こることもあり若年性パーキンソン病と呼ばれます。高齢になるほど発症率が高く、65歳以上では100人に1人程度です。
この病気は、脳の神経伝達物質ドパミンを産生する神経細胞が減少することで発症します。
ドパミンは主に運動の調節を司るため、その不足は身体のさまざまな運動障害を引き起こすのです。
抗パーキンソン病薬の長期投与によって起こる問題
パーキンソン病の原因は脳のドパミン欠乏なので、治療は抗パーキンソン病薬でドパミンの働きを補うことが主体です。
特に、脳内でドパミンに変化して作用するレボドパ(L-ドパ)や、ドパミンに似た作用をもつドパミンアゴニストがよく使われます。
症状や進行度に合わせて、これらの薬や他の薬を組み合わせて使うのが一般的です。
ここでは、抗パーキンソン病薬の長期投与で起こる問題を解説します。
オンオフ現象
「オンオフ現象」とは、スイッチのオンとオフが突然切り替わるように、体の動きが急に良くなったり悪くなったりする現象です。
治療薬が効いている状態を「オン」、薬の効果が切れた状態を「オフ」といいます。
これは、特にレボドパの長期投与により起こりやすく、後述するウェアリングオフ現象が悪化したものと考えられています。
「楽しく話している途中で急に表情が硬くなり声が小さくなる」「食事中飲み込みにくくなる」「買い物中に動けなくなり転倒する」など、突然現れることが特徴です。
逆に、急に体がスムーズに動けるようになることもあります。
薬の種類や服用時間の見直しなどの対応が必要です。
ウェアリングオフ現象
「ウェアリングオフ現象」とは、薬の持続時間が短くなることです。
薬の効果が持続せず、短時間で振戦などの症状が再び出現することが特徴です。
特に、レボドパを3~5年投与すると現れやすくなります。
これは、以下のような要因が複合的に関与しています。
・ドパミン神経が減少して薬を保持しにくくなり、すぐに使い切ってしまう。
・胃腸の蠕動運動が弱まり、薬が吸収されにくくなる。便秘も薬の効果に悪影響を及ぼす。
・加齢や病状進行により、薬の分解・吸収能が変化し作用時間が不安定になる。
・脳のドパミン受容体の反応性が低下する。
ウェアリングオフ現象には、「投与回数や量を増やす」「薬の種類の変更」「投与タイミングの再設計」などの対応が必要です。
幻覚・妄想
「幻覚・妄想」は、抗パーキンソン病薬の副作用により起こることもありますが、パーキンソン病の症状として現れることもあります。
特に、アマンタジン(脳内でドパミンの放出を促進)、MAO-B阻害薬(ドパミンの分解を阻害)、ドパミンアゴニストにより、幻覚や妄想が生じやすいとされています。
幻覚は、実際にはないものが見えたり聞こえたりする状態です。
妄想は、事実とは異なる考えを強く信じ込んでしまう状態です。
これらの症状が出現した場合には、まずは最後に投与された薬を中止します。
改善しない場合は、幻覚や妄想を生じやすい薬を順に減量・中止していき、最終的にはレボドパの単剤減量治療とします。
ジスキネジア
「ジスキネジア」とは、自分の意思とは関係なく手足や口など体の一部が勝手に動く現象で、不随意運動の一種です。
ウェアリングオフ現象と同じく、レボドパを3~5年投与すると現れやすくなります。
病気の進行に伴いドパミン神経細胞が減少しドパミンを保持できなくなると、ドパミンがシナプス間隙に過剰に放出され、ドパミン受容体を過剰に刺激することがあります。
これが、ジスキネジアを発症するメカニズムです。
日常生活に支障が出るほど強いジスキネジアの場合、薬の減量や投与間隔の調整などが検討されます。
医師の指示に従って服用することが重要
抗パーキンソン病薬は、医師の指示に従って服用することが重要です。
状態が良いからといって、自己判断で薬の量を減らしたり服用を中止したりすると、症状が悪化することがあります。
また、治療は生涯続けることになるので、長期間服用しているうちにウェアリングオフ現象やジスキネジアなどの問題が生じた場合は、すぐに医師に相談して下さい。
自身での服薬管理が難しい場合は、家族や介護者にサポートをお願いしましょう。
医療チーム(医師や看護師、薬剤師など)と密に連携すると、安全に薬物療法を継続できます。
薬物療法以外のパーキンソン病の治療法
パーキンソン病の治療は、「薬物療法」と「リハビリ」の組み合わせが基本です。
しかし、薬を一定期間以上服用し副作用がみられるようになった場合などには、「外科手術」が行われることがあります。
ここでは、薬物療法以外のパーキンソン病の治療法である「外科手術」、「リハビリ」、さらにパーキンソン病の症状改善効果が期待できるストレスフリー療法についても解説します。
外科手術
薬物療法の副作用が強かったり、症状のコントロールが難しかったりする場合には、外科手術が選択されることがあります。
現在主流となっている脳深部刺激療法は、脳の奥のドパミンに関係する部位に電極を埋め込み、弱い電気刺激を与えることで、症状を抑える治療法です。
特に、視床下核刺激術が多く行われます。
手術によりパーキンソン病が完治することはありません。
症状をコントロールし、リハビリも行いながら、生活の質を向上させることが目的です。
リハビリ
パーキンソン病のリハビリは、薬物療法と組み合わせることで、運動機能の維持・改善、日常生活動作の向上、そして生活の質を高めることが目的です。
筋力トレーニングやストレッチ、歩行練習、バランス訓練、嚥下訓練、構音訓練など、さまざまな種類のリハビリが行われます。
また、日常生活の中で意識的に体を動かすことも重要です。
パーキンソン病において、リハビリは症状の進行を遅らせ、身体機能を維持して日常の動作を行いやすくするために非常に重要とされています。
理学療法士や作業療法士、言語聴覚士といったリハビリ専門職の指導のもとで、それぞれの患者に合ったプログラムに取り組むことが大切です。
ストレスフリー療法
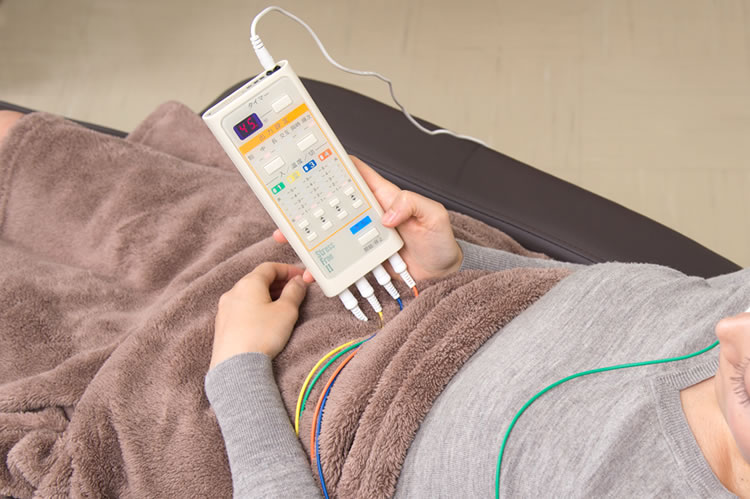
ストレスフリー療法とは、身体の特定の6点に直径1cmの導子をつけ、遠赤外線を30~60分照射する温熱療法です。
これにより、全身の血流や自律神経を整え、高血圧や糖尿病、認知症、不眠症、冷え症、白内障など、さまざまな病気の予防・改善効果が期待できるのです。
また、ストレスフリー療法により、パーキンソン病の症状が大きく改善した実例が報告されています。気になる方は下記から実際の診療実績をご覧ください。
その理由として考えられるのは、「成長ホルモンの分泌亢進」と、新発見の体表点への熱刺激による「脳への大幅な血流増加」により、中脳の黒質が修復再生し、ドパミンの分泌が増えたことです。
当療法に特化した専門クリニックとして信頼されているのが、「銀座数寄屋橋クリニック」です。
公式サイトにてさらに詳しい情報をご覧いただけます。
まとめ
今回は、抗パーキンソン病薬の長期投与によって起こりうる問題などを解説しました。
抗パーキンソン病薬は、医師の指示に従って服用することが重要です。
長期投与により、オンオフ現象やウェアリングオフ現象、幻覚・妄想、ジスキネジアなどの問題が生じることがあります。
薬物療法以外の治療法には、手術やリハビリがあり、さらにパーキンソン病の症状を改善する効果が期待できる「ストレスフリー療法」も。
この記事が、抗パーキンソン病薬や長期投与で起こる問題についての、理解の一助になれば幸いです。